Unterschied zwischen Prostatakrebs und Hodenkrebs
 Share
Share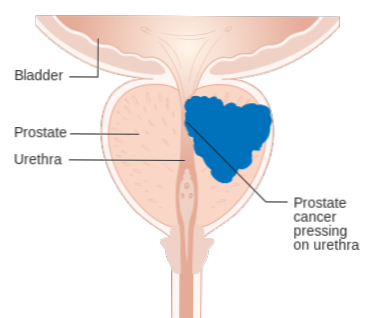
Hauptunterschied - Prostatakrebs vs. Hodenkrebs
Prostatakrebs und Hodenkrebs sind zwei Krankheitszustände, die das männliche Fortpflanzungssystem beeinflussen. Der Hauptunterschied zwischen Prostatakrebs und Hodenkrebs besteht darin, dass sie an zwei verschiedenen Orten auftreten. Wie ihre Namen implizieren, Prostatakrebs ist eine Malignität, die in der Prostatadrüse auftritt, während Hodenkrebs eine Malignität ist, die in den Hoden auftritt. Obwohl es schwer zu glauben ist, fungiert Hoden auch als Drüse, die lebenswichtige Hormone wie Testosteron produziert.
INHALT
1. Übersicht und Schlüsseldifferenz
2. Was ist Prostatakrebs?
3. Was ist Hodenkrebs?
4. Vergleich nebeneinander - Prostatakrebs vs Hodenkrebs in tabellarischer Form
5. Zusammenfassung
Was ist Prostatakrebs??
Prostatakrebs ist der sechsthäufigste Krebs der Welt. Es macht 7% aller Krebserkrankungen bei Männern aus. Mit zunehmendem Alter nimmt die Wahrscheinlichkeit bösartiger Veränderungen in der Prostata zu. Obwohl etwa 80% der Männer im Alter von 80 Jahren bösartige Herde in der Prostata haben, bleiben die meisten von ihnen inaktiv. Adenocancer ist der histologische Typ des Tumors.
Pathogenese
Zunehmendes Alter, Rasse und Familiengeschichte sind die Risikofaktoren für Prostatakrebs. Angehörige des ersten Grades von Männern mit Prostatakrebs haben im Vergleich zur Allgemeinbevölkerung ein doppelt so hohes Risiko. Auch hormonelle Faktoren spielen eine Rolle bei der Pathogenese.
Klinische Merkmale
- Niedrigere Harnbeschwerden
- Rücken- und Skelettschmerzen
- Gewichtsverlust
- Anämie

Abbildung 01: Prostatakrebs
Diagnose
Die Diagnose der Krankheit wird normalerweise während einer digitalen Rektaluntersuchung für ein anderes Problem gestellt, bei dem der Arzt versehentlich das Vorhandensein einer harten, unregelmäßigen Drüse feststellt. Bei einigen Patienten zeigt die histologische Untersuchung der Proben nach der Prostatektomie nach benigner Prostatavergrößerung maligne Veränderungen der Prostata. In einigen Ländern wird das Prostatakrebs-Screening durch Messung des Serumspiegels des Prostata-spezifischen Antigens (PSA) durchgeführt.
Untersuchungen
Transrektale Ultraschalluntersuchungen (TRUS) der Prostata und Prostatabiopsie mit erweiterter Probenentnahme sind die Hauptuntersuchungen. Diese werden verwendet, um die Größe der Drüse zu bestimmen und die Tumoren zu inszenieren. Vor Beginn der Behandlung muss die histologische Diagnose gestellt werden. Die Serum-PSA-Spiegel sind normalerweise erhöht (> 16 ng / ml), wenn Metastasen vorhanden sind, sie können jedoch auch normal sein. Extraprostatische Erweiterungen können durch die endorektale Spulen-MRT erkannt werden. Die oberen Harnwege können durch Ultraschall untersucht werden, um Hinweise auf eine Dilatation zu finden. Osteosklerotische Läsionen können auf dem Röntgenbild identifiziert werden, wenn Knochenmetastasen vorhanden sind.
Verwaltung
Wenn der Krebs lokalisiert ist, kann die Behandlung durch kurative Therapie (radikale Prostatektomie), externe Strahlentherapie oder Brachytherapieimplantate erfolgen, die unerwünschte Nebenwirkungen wie Inkontinenz und sexuelle Funktionsstörung haben können. Bei älteren Patienten, die eine Operation vermeiden möchten, wird eine Strahlentherapie verwendet. Zwischen dem Arzt und dem Patienten sollte eine gute Kommunikation bestehen, um die am besten geeignete Behandlungsmethode auszuwählen. Die Strategie des aufmerksamen Wartens kann bei Patienten mit lokalisiertem Prostatakrebs angewendet werden.
Endokrine Therapie
Prostatakrebs ist eine hormonempfindliche Malignität. Prostatakrebsgewebe ist in der Lage, zirkulatorische Androgene zur Aufrechterhaltung des Androgenspiegels im Gewebe einzufangen.
Krebsgewebe kann Androgenen durch die folgenden Medikamente entzogen werden.
- GnRH-Agonisten
- Androgenrezeptorblocker
- Androgen-Syntheseinhibitoren
- Corticosteroide und Östrogene
Was ist Hodenkrebs??
Der Testikular-Keimzelltumor ist die häufigste Krebsart bei Männern im Alter von 15-35 Jahren. Seminome und Nonseminome sind die zwei wichtigsten histologischen Typen. Nicht-Seminome enthalten reife und unreife Elemente, und die reifen Elemente, die in diesen Tumoren gefunden werden, werden Teratome genannt. In seltenen Fällen können Keimzelltumoren an extra gonadalen Stellen wie Hypophyse, Mediastinum und Retroperitoneum auftreten.
Klinische Merkmale
- Schmerzhafte Hodenmasse
- Rückenschmerzen
- Gynäkomastie
Untersuchungen
- Ultraschall- oder MRI-Scanning
- Der Test von Serum-Tumormarkern umfasst alpha-Fetoprotein, chorionisches Beta-Human-Gonadotropin und Lactatdehydrogenase
- CT oder MRI

Abbildung 02: Hoden
Verwaltung
Seminomas
Die Strahlenempfindlichkeit und Chemosensibilität von Seminomen ist sehr hoch. Seminome sind mit erhöhten Serum-LDH-Spiegeln, einer seltenen leichten Erhöhung des β-humanen Choriongonadotropin-Spiegels und einem normalen AFP-Spiegel verbunden. Stadium-1-Krankheit, die auf die Gonade beschränkt ist, hat nach einer Operation, die nicht von einer anderen Behandlungsmethode begleitet wird, ein Rezidivrisiko von 10-30%. Eine adjuvante Therapie mit entweder einer Chemotherapie oder einer Strahlentherapie der paraaortalen Lymphknoten wird bevorzugt, da sie die Überlebensrate bei der frühen Erkrankung um etwa 95% erhöht. Carboplatin ist das Mittel der Wahl wegen der bequemen Anwendung und der minimalen Nebenwirkungen.
Nicht-Seminome
Das Rückfallrisiko variiert abhängig von den prognostischen Faktoren wie histologischer Differenzierung, dem Vorhandensein embryonaler Elemente und dem Ausmaß der lokalen und vaskulären Invasion.
Was ist der Unterschied zwischen Prostatakrebs und Hodenkrebs??
Prostatakrebs vs Hodenkrebs | |
| Prostatakrebs entsteht in der Prostata. | Hodenkrebs entsteht in den Hoden. |
| Verbreitung | |
| Die Verbreitung ist relativ langsam. | Die Verbreitung ist schnell. |
| Ruhende Formen | |
| Dies kann manchmal inaktiv sein. | Es gibt keine schlafenden Formen. |
| Empfindlichkeit | |
| Normalerweise ist die Hormonempfindlichkeit sehr hoch. | Radioempfindlichkeit und Chemosensitivität sind sehr hoch. |
Zusammenfassung - Prostatakrebs vs Hodenkrebs
Prostatakrebs sind die in der Prostatadrüse auftretenden Malignome. Sie haben eine sehr gute Prognose. Im Gegensatz zu den Prostatakrebsarten haben Hodenkrebserkrankungen, die die im Hoden auftretenden Malignome sind, eine schlechte Prognose und breiten sich aufgrund der hohen Proliferationsrate der Keimzellen rasch aus. Dies ist der Hauptunterschied zwischen Prostatakrebs und Hodenkrebs.
Laden Sie die PDF-Version von Prostatakrebs gegen Hodenkrebs herunter
Sie können die PDF-Version dieses Artikels herunterladen und gemäß den Zitierhinweisen für Offline-Zwecke verwenden. Laden Sie die PDF-Version hier herunter. Unterschied zwischen Prostatakrebs und Hodenkrebs.
Verweise:
1. Kumar, Parveen J. und Michael L. Clark. Kumar & Clark klinische Medizin. Edinburgh: W.B. Saunders, 2009. Drucken.
Bildhöflichkeit:
1. ”Diagramm, das Prostatakrebs auf die Harnröhre drückt CRUK 182" Von Cancer Research UK - Original-E-Mail von CRUK (CC BY-SA 4.0) über Commons Wikimedia
2. „Abbildung 28 01 03“ von OpenStax College - Anatomie und Physiologie, Connexions-Website. 19. Juni 2013. (CC BY 3.0) über Commons Wikimedia
